作者:伍偉鴻/澳洲墨爾本大學生物化學博士
腎病
腎臟位置示意圖
簡介
腎臟(kidney)位於腹部後方、肋骨以下、腰兩側,故俗稱“腰子”。正常人有兩個腎臟,左、右各一。腎臟形似蠶豆,大小和拳頭相若。腎臟是產生尿液的器官,尿液的產生有以下四項功能:
(一)排泄廢物,例如尿素(urea)、肌酸酐(creatinine)等
(二)調節血液内水分和鹽類如鈉、鉀、鈣、氯含量,血液中適量的鈉含量令血壓維持在適當水平。
(三)調節血液的酸鹼度
腎臟的其他功能有:
(四)激活維生素D,從而促進腸道吸收食物内的鈣質,故亦關係到骨骼的健康。
(五)產生紅血球生成素(erythropoietin),促進骨髓生産紅血球。
健康成年人每天約有160公升的血液流經腎臟,腎臟過濾了流經的血液後,回收有用的成分,同時將廢物在尿液中排泄,健康成年人每天的尿量約1.5公升。由於腎臟是調節血液成分平衡的主要器官,而血液成分平衡對身體其他器官的正常運作亦至關重要,故腎臟的健康亦影響到身體的整體健康。根據2013年的統計,全臺灣約有4500人死於腎臟疾病,屬於十大死因之一[1]。2006年末期腎病盛行率在每百萬人口中,臺灣有2200多人,在發達國家排首位,即全臺灣約有五萬人需要以洗腎或者換腎維持生命[2]。雖然目前末期腎病病患能夠在接受定期洗腎或者腎臟移植後存活一段長時間,但兩類治療均對病患構成生活上的不便、降低生活質素,而且部分腎病的原因如糖尿病、高血壓和濫用藥物等,屬於可避免的病因,故對於民衆的健康教育,應著重腎病的預防及患病期間的注意事項。
成因
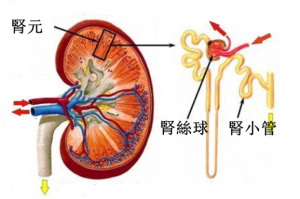
腎元、腎絲球、腎小管關係示意圖
腎臟的功能單位稱爲腎元(nephron),每個腎臟約有一百萬個腎元,腎元可再細分爲腎絲球(glomerulus)和腎小管(renal tubule)兩部分。血液流經腎絲球時,會發生過濾(ultrafiltration)作用,濾液進入腎小管。濾液中的有用成分被腎小管吸收,轉化成尿液。不同的腎病病因,會損傷腎元的不同部位,腎病的主要成因有:
(一)腎絲球腎炎(glomerulonephritis):身體的免疫系統攻擊腎絲球,也可能是一些自身免疫疾病(autoimmune disease)如紅斑狼瘡(lupus erythematosus)累及腎臟,或者是病毒性肝炎(viral hepatitis)的後遺症。大部分的腎絲球腎炎原因不明。
(二)糖尿病(diabetes mellitus):如糖尿病患的血糖控制不佳的話,過高的血糖會損害腎絲球。
比較次要的原因有
(三)高血壓(hypertension):高血壓本身對腎絲球造成壓力,導致腎絲球病變;而高血壓和糖尿病兩者是血管粥樣硬化(atherosclerosis)的成因,粥樣硬塊堵塞腎臟的血流,對腎臟造成損傷。
(四)濫用藥物:部分藥物如抗生素、止痛藥等長期使用會損害腎臟。臺灣民衆普遍使用中成藥、中藥偏方,部分服用廣防己、關木通、天仙籐、馬兜鈴等中草藥的病患曾經出現了腎衰竭的現象,相信是由於藥材中含的馬兜鈴酸(aristolochic acid)所致。腎毒性藥物損傷腎小管[3]。
以上頭三點的致病機轉,均破壞了腎絲球的過濾膜,引起血中蛋白質或血細胞進入濾液,導致蛋白尿、血尿等表現。另外,持續的腎絲球損傷則會導致腎絲球閉塞,而整個下游的腎元也喪失了功能,而藥物導致的腎小管損傷亦令整個腎元失去功能。當正常腎元的數目下跌至30%以下時,身體内水、鹽的紊亂、廢物的累積和貧血則令病患感到不適,稱爲腎衰竭(renal failure)。
疾病徵兆
根據病情發展的速度,腎衰竭可以分爲急性與慢性。
急性腎衰竭(acute renal failure):通常原因是腎絲球腎炎或者濫用藥物導致。通常開始時的表現是少尿,後演變為頻尿(夜間頻上厠所),令伴有血尿(hematuria)或蛋白尿(proteinuria),尿的泡沫濃密且久久不散),眼、臉浮腫,四肢水腫,疲倦,呼吸急速。發病的時間大概由數天到數星期,很多腎絲球腎炎原因導致的急性腎衰竭,或者腎中毒的病患在停藥以後,病情會緩解。但部分腎絲球腎炎則會復發,最後演變為慢性腎衰竭。
慢性腎衰竭(chronic renal failure):病情延續數年或者以上,可以是由於腎絲球腎炎復發,或者是糖尿病、高血壓、腎毒藥物持續損傷腎元。正常腎元的數目逐漸下跌,如腎功能跌至正常的10%或者以下,稱爲末期腎病(end stage renal disease),或者尿毒症(uremia)。病徵除上述的頻尿、血尿、蛋白尿、水腫、呼吸困難、疲倦以外,另伴隨皮膚瘙癢、貧血、噁心、痙攣、骨軟化,神志不清,甚至昏迷。尿毒症病患需要依靠洗腎,或者換腎維持生命。
預防
(一)保持正常體重(參考糖尿病文章)
(二)飲食均衡:少鹽(限制鹽、調味醬料、腌製食品、罐頭食品、鹹魚),膳食應以五穀、蔬果爲主,肉蛋乳類為次(成人每天攝取量建議為200克),減低腎臟負擔。
(三)適量喝水,健康成年人每天應喝水1.5到2公升,不要憋尿。
(四)按照醫囑服藥,不要胡亂購買成藥、草藥治病、進補。
(五)糖尿病、高血壓病患應注意病情控制,避免累及腎臟,惡化成腎衰竭。
(六)目前全民健保向成年國民提供定期的健康檢查,45嵗以上的每三年一次,60嵗以上的每年一次。檢查中的血液和尿液檢驗可以反映腎功能,以及早進行跟進、治療。
診斷
病患如有少尿、夜尿頻繁、血尿、蛋白尿、水腫等典型腎病病徵,應儘早就醫。醫院會現檢驗病人的尿液、血液。某些成分的過量(如血液的肌酸酐,和尿液内的蛋白質、血細胞)均能指出腎臟病變。少部分腎衰竭是由於泌尿道被結石或者腫瘤堵塞所導致,顯影技術如超音波(ultrasound, US)和電腦分層層掃描(computed tomography)能檢測堵塞部位。如血液、尿液檢測和病史仍未能給予明確診斷,則會抽取病患腎組織在顯微鏡下觀察。
治療/臨床處置
腎衰竭病患在飲食上會有鈉、鉀、磷、水和蛋白質上的限制。高鈉食品(如食鹽、調味醬料、腌製食品和鹹魚),高鉀食品(濃肉湯、雞精、蔬果汁、蕃茄、哈蜜瓜、奇異果、運動飲料及巧克力),高磷食品(豆類、花生、酵母粉、乳製品、內臟類、糙米、麥片及汽水)應少食用。蛋白質的攝取則建議在每天50-70克,水的攝取量以平衡為目標,約每天排尿量再加500毫升。另外亦有口服藥物可以降低血液内鉀、磷水平[3-5]。
在藥物方面,如已知病患的腎衰竭是由於藥物引致,須即時停止該藥物。腎衰竭病患也不宜服用某些增加血液鉀水平的利尿藥。對於某類腎衰竭,醫師則處方口服藥物,如部分腎絲球腎炎會使用類固醇(steroid)減緩病情,而血管收縮肽轉化酶抑制劑類(angiotensin converting enzyme inhibitor, ACEi)或血管收縮肽受體拮抗劑類(angiotensin receptor blocker)藥物則用於早期的糖尿病腎病變(diabetic nephropathy),以減慢惡化到末期腎病的過程。
此外,若腎病變是由於糖尿病或高血壓導致,則應予以積極治療。在慢性腎衰竭病患出現的貧血,會使用注射的紅血球生成素;而低血鈣水平則使用口服維生素D治療。
對於末期腎病患者,比較治標和長期的治療方法是補償喪失的腎功能,分別是腎臟移植(renal transplant)或者是透析(dialysis)治療。透析治療俗稱洗腎,目的是清理血液内廢物,分別有血液透析(hemodialysis)和腹膜透析(peritoneal dialysis)兩種方式。血液透析是從病患的臂上抽血,然後血液經過透析機,過濾之後返回體内,透析治療每次3-5小時,一星期三次。腹膜透析則是將透析液灌注在病患的腹腔内,廢物從病患的血液進入透析液,然後含有廢物的透析液放出腹腔,如此過程循環數次,歷時約12-24小時,透析液可以人手更換,也可以使用機械泵更換。腹膜透析可以再病患家中進行,免除前往血液透析中心的交通,但腹膜透析則有較大的感染機會。如病患的腹部曾有創傷或者手術,亦不宜使用腹膜透析。患者的生活習慣也是選擇透析方法的考慮[6] 。
在健康的人體内,腎臟的功能儲備是超過日常生活所需,故健康的人可以捐出一個腎臟。腎臟移植的器官來源也可以來自屍體。移植之前先要檢查捐贈者和接受者兩人的免疫系統是否配合,才可決定捐出腎臟是否能用於接收者。通常移植的腎臟會放置在腹部下方,盤腔之内,而舊有腎臟會留在病人體内。手術後病人會服用免疫抑制藥物(immunosuppressant),以減低移植腎臟被排斥(rejection)的機會。儘管如此,但術後病人仍會逐漸出現排斥現象,而令移植腎臟失去功能。如移植腎臟失去功能,而整體腎功能過低,那麽病患還是繼續接受洗腎,直至另有合適腎臟移植[7]。目前臺灣器官移植的一個瓶頸,是病患和捐贈者之間的數目懸殊,以致輪候時間需時數年[8]。
參考書目
- 衛生福利部, 102年死因摘要.
- 衛生福利部中央健康保險署. 透析治療簡介. Available from: http://www.nhi.gov.tw/mqinfo/Content.aspx?Type=Dialysis&List=5.
- 廖文評, 腎臟保健與腎病防治, 三軍縂醫院 家庭醫學部.
- Corp, M.S.D. Merck Manuals: Acute Kidney Injury. 2009; Available from: http://www.merckmanuals.com/home/kidney_and_urinary_tract_disorders/kidney_failure/chronic_kidney_disease.html.
- Corp, M.S.D. Merck Manuals: Chronic Kidney Disease. 2009; Available from: http://www.merckmanuals.com/home/kidney_and_urinary_tract_disorders/kidney_failure/chronic_kidney_disease.html.
- Corp, M.S.D. Merck Manuals: Dialysis. 2009; Available from: http://www.merckmanuals.com/home/kidney_and_urinary_tract_disorders/kidney_failure/chronic_kidney_disease.html.
- Corp, M.S.D. Merck Manuals: Kidney Transplantation. 2009; Available from: http://www.merckmanuals.com/home/immune_disorders/transplantation/kidney_transplantation.html.
- 財團法人器官捐贈移植登錄中心. 2012; Available from: http://www.torsc.org.tw/.
延伸閲讀
- <一位慢性腎衰竭初次接受血液透析病患之護理經驗>,陳杮霓著,《彰化護理》, 21 No.1,pp32-40,2014。
- <減少急性腎損傷的策略>,黃瓊瑩等著,《內科學誌》, l25 No.2,pp75-81,2014。
- <影響慢性腹膜透析病人生活品質的因素>,郭麗雀等著,《臺灣腎臟護理學會雜誌》,Vol. 13 No.1,pp20-23,2014。
- <老年末期腎臟病的安寧展望>,林英妤著,《彰化護理》,21 No.1,pp20-23,2014。
- <最新常見成人原發性腎病症候群致病機轉及治療>,郭嘉文等著,《內科學誌》,24 No.5,pp377-387,2013。
◎歡迎登入【臺灣醫學健康知識庫】查找最新、最權威的健康資訊。
(2579)